概要
関節リウマチは、免疫の異常によって関節に炎症が起こり、放っておくと関節の軟骨や骨が壊れてしまう病気です。
かつては「痛みをやわらげて進行を遅らせる」ことが目標でしたが、今では炎症を完全に抑えて寛解 (かんかい) =症状がほとんどない状態を目指すことができるようになりました。これは、治療薬の進歩と、病気のメカニズムがより深く理解されるようになったおかげです。
昔は、まず痛み止めやステロイドなどで様子を見ながら、効かない場合に少しずつ強い薬を追加していく「ピラミッド型治療」が主流でした。しかし現在は、早い段階から病気の勢いを抑えこむ「逆ピラミッド型治療」に変わっています。関節の破壊は発症から数年のうちに進むことが多く、一度変形した関節は元に戻らないため、「早期にしっかり炎症を止める」ことが何よりも重要です。
治療ストラテジーの確立と治療薬の進歩によって、関節リウマチは不治の病ではなくなりました。寛解を達成、維持することで、治療ストラテジーの確立と治療薬の進歩によって、もはや関節リウマチは不治の病ではありません。寛解を達成し、その状態を維持することで、発症前と変わらない日常生活を送ることも目指せるようになりました。
T2T(Treat to Target)という考え方
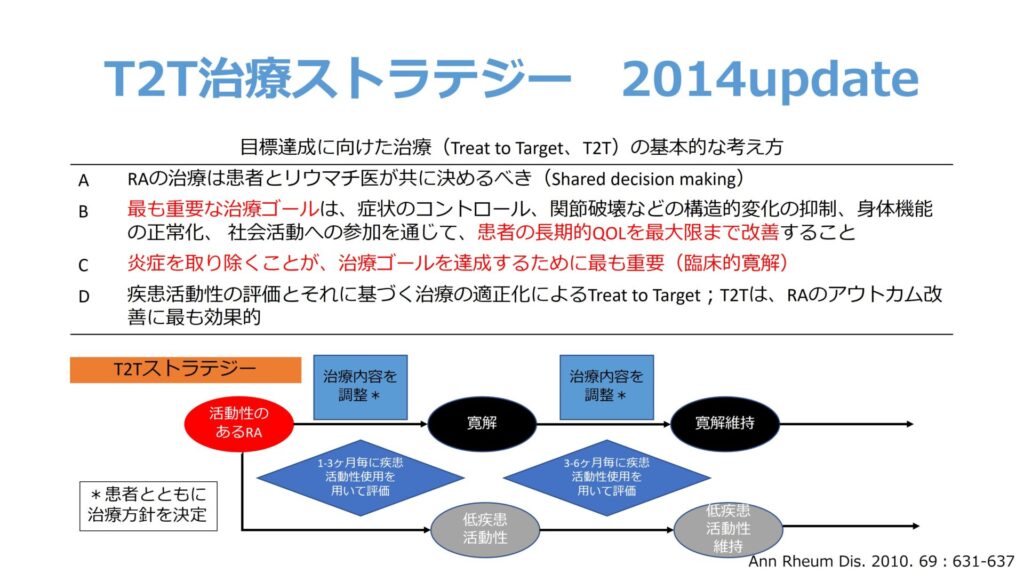
今のリウマチ治療は、ただ薬を使うだけではなく、「明確な目標を立てて、その達成に向けて治療を調整する」という戦略に基づいています。これが「T2T(Treat to Target)」と呼ばれる考え方です (図1)。
T2Tでは、
- 「寛解(炎症がほとんどない状態)」または「低疾患活動性」を目標に設定。
- 3か月ごとを目安に、関節の腫れ・痛み・血液検査 (CRPなど) ・患者さんの自覚症状を評価します。
- 目標に届いていなければ、薬の量や種類を素早く見直すことが大切です。
- 一方で、目標を達成できた場合には、薬を減らす・維持する・中止するといった次のステップに進みます。
T2Tは「なんとなく良くなった気がする」という曖昧な判断を避け、客観的な指標に基づいて治療を進める考え方です。
つまり、「評価と調整を繰り返す」ことこそが、寛解への近道となります。
寛解や低疾患活動性など、関節リウマチの疾患活動性評価の方法について、以下のリンクからどうぞ。
関節リウマチ診療ガイドライン2024改定
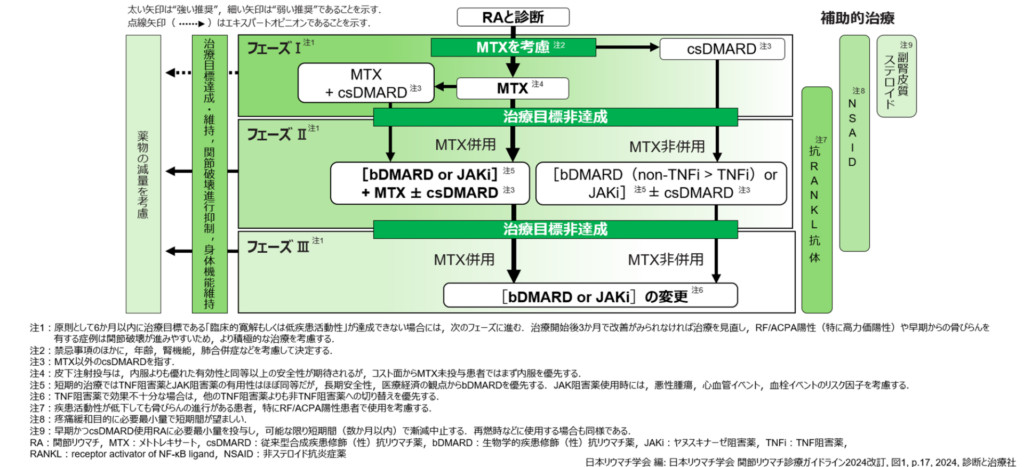
具体的な治療方法は、日本、欧米からガイドラインが策定されていますので、日本リウマチ学会が作成した「関節リウマチ診療ガイドライン2024改定」(JCR2024ガイドライン) (図2) をご紹介致します。ここでは、以下のような治療アルゴリズムが示されており、当院でも基本的にこれに則って治療を行っております。
- 第一段階:メトトレキサート(MTX)を基本に治療を開始
MTXは抗リウマチ薬の中心的な薬で、多くの患者さんに効果が期待できます。
3〜6か月治療を続け、寛解または低疾患活動性を目標に経過をみます。 - 第二段階:目標に届かない場合は薬を追加・変更
MTXの効果が不十分な場合は、生物学的製剤やJAK阻害薬といった強力な薬を加えます。
これらの薬は、炎症を引き起こす特定の分子をピンポイントで抑える新しいタイプの治療です。 - 第三段階:薬の見直し・切り替え
効果や副作用のバランスを見ながら、別の作用機序をもつ薬にスイッチして最適な治療を探ります。
寛解が続くようであれば、薬の量を減らしたり、中止を検討することもあります。
主な薬剤種類と特徴
- メトトレキサート (MTX)
最も基本となる第一選択の抗リウマチ薬。免疫異常を抑え、関節破壊を防ぎます。週1回の服用で効果が期待されます。口内炎や下痢などの消化器症状が出にくい注射製剤 (商品名:メトジェクト) も利用可能です。 - 生物学的製剤(バイオ医薬品)
主に、フェーズ2以降で使用します。TNFαやIL-6などの炎症性サイトカインを標的にして炎症を抑えます。注射で投与され、効果が高い反面、感染症などの副作用に注意が必要です。 - JAK阻害薬
フェーズ2またはフェーズ3で使用します。細胞内の炎症伝達経路をブロックする経口薬。生物学的製剤と同等以上の効果を発揮する可能性があります。 - ステロイド (副腎皮質ホルモン)
炎症を即効で抑える補助薬。長期使用は副作用があるため、短期間の使用が推奨されます。 - 非ステロイド性抗炎症薬(NSAIDs)
痛みや腫れを軽減しますが、病気の進行を止める効果はありません。
メトトレキサートについて
メトトレキサートは、関節リウマチ治療の第一選択薬であり、先ほどのガイドラインのどの段階においても使用・併用が考慮されるべき薬だと位置付けられています。

バイオシミラー (BS) 製剤とは
バイオシミラー (BS) とは、先行バイオ医薬品の特許が切れた後で発売される、先行品と同等・同質の品質、安全性、有効性を持つ医薬品のことです。
バイオ医薬品は分子構造が複雑なため、先行品と完全な同一品ではなく「同等性・同質性」を証明するために、新薬に準ずる厳格な試験を経て製造・販売が承認されています。
これにより、先行品よりも安価になり、経済的な負担軽減につながることが期待されています。
生物学的製剤・JAK阻害薬の一覧
ここでは、生物学的製剤およびJAK阻害薬について、主な種類・投与方法・投与頻度・1か月あたりの薬価(標準投与量の場合、2025年4月1日現在)をまとめています。
薬剤費は、加入されている保険の種類や自己負担割合などによって患者さんごとに異なります。
詳細は、担当の医師または医療機関にてご確認ください。
TNF阻害薬
| 商品名 | 投与方法 | 投与間隔 | 薬価/4週 (標準投与量で 3割負担の場合) |
| レミケード® | 点滴 | 3mg/kgを初回、2週後、6週後に投与、以後8週間毎。 6週の投与以後、効果不十分又は効果が減弱した場合は、投与量の増量や投与間隔の短縮 (4週まで)可。MTX併用必須。 8週間隔なら、10mg/kgまで、投与間隔を短縮する場合は、6mg/kgまで,、増量可。 | 約23,108円 体重: 50 kg 投与量:3 mg/kg/回 |
| インフリキシマブBS® | 点滴 | レミケード®のバイオシミラー製品。 同上。 | 約7,695円 体重: 50 kg 投与量:3 mg/kg/回 |
| ヒュミラ® | 皮下注射 | 40 mgを2週に1回投与。 効果不十分な場合は1回80 mgまで増量可能 | 約28,118円 |
| アダリムマブBS® | 皮下注射 | ヒュミラ®のバイオシミラー製品。 同上。 | 約11,182円 |
| エンブレル® | 皮下注射 | 10~25 mgを1日1回、週に2回、 又は25~50 mgを1日1回、週に1回投与 | 約20,143円 |
| エタネルセプトBS® | 皮下注射 | エンブレル®のバイオシミラー製品。 同上。 | 約12,894円 |
| シンポニー® | 皮下注射 | 【MTXを併用する場合】 50 mgを4週に1回、投与。 1回100 mgを使用することができる。 【MTXを併用しない場合】 100mgを4週に1回、投与。 | 約31,088円 |
| シムジア® | 皮下注射 | 1回400 mgを初回、2週後、4週後に投与し、以後1回200 mgを2週間毎に投与。 1回400 mgを4週間毎の投与も可。 | 約32,365円 |
| ナノゾラ® | 皮下注射 | 1回30 mgを4週間毎に投与。 | 約33,837円 |
IL-6阻害薬
| 商品名 | 投与方法 | 投与間隔 | 薬価/4週 (標準投与量で 3割負担の場合) |
| アクテムラ® | 点滴 | 1回8 mg/kgを4週間隔で投与 | 約14,329円 体重: 50 kg |
| アクテムラ® | 皮下注射 | 1回162 mgを2週間毎に投与。効果不十分な場合は、 1週間まで投与間隔を短縮可。 | 約19,565円 |
| ケブザラ® | 皮下注射 | 1回200 mgを2週間毎に投与。状態により、1回150 mgに減量可。 | 約28,071円 |
T細胞共刺激分子調節薬
| 商品名 | 投与方法 | 投与間隔 | 薬価/4週 (標準投与量で 3割負担の場合) |
| オレンシア® | 点滴 | 初回投与後、2週、4週に投与。以後4週間毎に投与。 60 ㎏未満:500 mg 60 ㎏~100 ㎏:750 mg 100 ㎏超:1000 mg | 約49,000円 体重:60 kg |
| オレンシア® | 皮下注射 | 点滴静注薬+皮下注射薬125mgを投与。その後、125mgを週1回投与。点滴静注は省いても可。 | 約34,256円 |
JAK阻害薬
| 商品名 | 投与方法 | 内服方法 | 薬価/4週 (標準投与量で 3割負担の場合) |
| ゼルヤンツ | 内服 | 1回5mg(1錠)を、1日2回内服。状態に応じて、 1回5mg(1錠) を、1日1回に減量。 | 約37,983円 |
| オルミエント | 内服 | 4mg (1錠) を1日1回内服。状態に応じて、 2mg (1錠) を1日1回に減量。 | 約40,488円 |
| スマイラフ | 内服 | 150mg (2錠) を1日1回内服。状態に応じて、100mg (1錠) を1日1回に減量。 | 約31,789円 |
| リンヴォック | 内服 | 15mg (1錠) を1日1回内服。状態に応じて、 7.5mg (1錠) を1日1回に減量。 | 約36,337円 |
| ジセレカ | 内服 | 200mg (1錠) を1日1回内服。 状態に応じて、100mg (1錠) を1日1回に減量。 | 約34,941円 |
